Назальный спрей с антителами против CD3 снизил нейровоспаление после черепно-мозговой травмы у мышей
Ученые из США предложили снижать нейровоспаление после черепно-мозговой травмы при помощи назального спрея с антителами против CD3. У мышей этот спрей активировал регуляторные Т-клетки, которые, попадая в мозг, ослабляли провоспалительную активность микроглии. Это улучшало результаты поведенческих и когнитивных тестов. Механизм действия такого препарата оказался связан с противовоспалительным цитокином IL-10, который выделяют регуляторные Т-клетки.

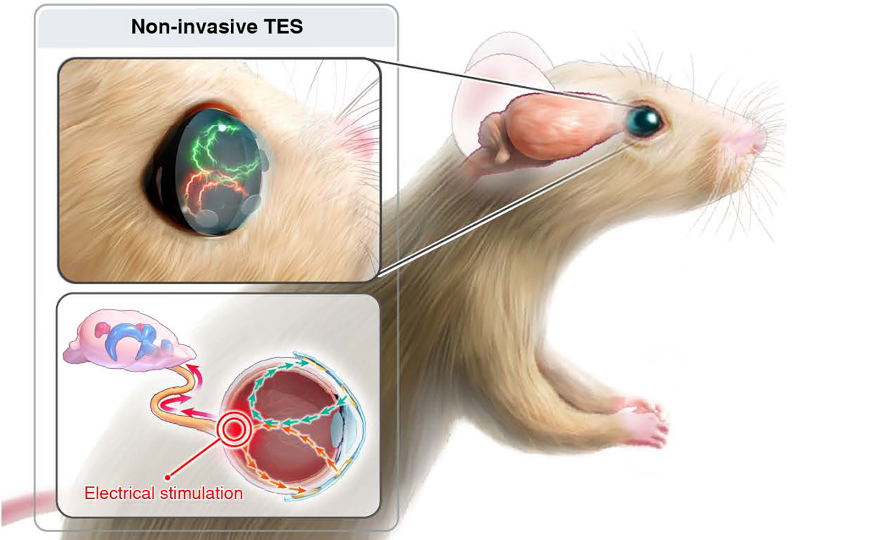
Как для острой, так и хронической стадии черепно-мозговой травмы характерно нейровоспаление. Изначально оно возникает из-за механической травмы и усугубляется активацией микроглии — резидентных макрофагов мозга — и инфильтрацией лимфоцитов в мозг. Ученые из Гарвардской медицинской школы (США) предложили снизить это воспаление при помощи анти-CD3 антител, доставляемых в форме назального спрея. Такие антитела уже показали способность подавлять воспаление (форалумаб — человеческое анти-CD3 антитело — уже находится в клинических испытаниях), а назальный спрей ученые выбрали из-за того, что воздействие через слизистые способно оказать быстрый эффект.
После нанесения мышам контролируемой черепно-мозговой травмы ученые вводили им назальный спрей с моноклональным анти-CD3 антителом через разные промежутки времени: сразу (через 4-6 ч после травмы), через 3 дня и через 14 дней. Первую неделю спрей применяли ежедневно, последующий месяц — 3 раза в неделю.
Применение спрея с анти-CD3 антителами улучшило поведенческие и когнитивные показатели животных по сравнению с контролем, не получавшим лечение после травмы. В группах, которые получали антитела сразу после травмы или через 3 дня, была лучше способность поддерживать равновесие в ротарод-тесте. Также у мышей лучше работала пространственная память — ее проверяли в водном лабиринте Морриса, где животные должны, ориентируясь по признакам в окружающей среде, найти скрытую под подкрашенной водой платформу. Вместе с тем у животных снизилась тревога, что показали в тесте открытого поля. Однако если лечение начинали только через 2 недели после травмы, оно не было эффективным. Исследователи также отметили, что поведенческие и когнитивные изменения в основном наблюдались у самцов, но не у самок. Они связали это с тем, что после черепно-мозговой травмы самки в принципе показывают себя лучше в поведенческих тестах, чем самцы.
После применения назального спрея у животных снизились проявления черепно-мозговой травмы, такие как эдема, гематома, микроглиоз. При этом восстановилась целостность гематоэнцефалического барьера (ГЭБ), а гибель клеток стала менее интенсивной. В сыворотке крови мышей, получавших интраназальные антитела, снизился уровень маркеров воспаления (IL-1b, CXCL1) и повреждений тканей мозга (GFAP, UCH-L1).
Анализ иммунных клеток, изолированных из лимфоузлов, оболочек мозга и самого мозга, с помощью проточной цитометрии показал, что после применения назального спрея с анти-CD3 антителами в лимфоузлах и оболочках мозга повысилось число CD4+FoxP3+ регуляторных Т-клеток. Они появлялись в мозге уже через три дня после черепно-мозговой травмы, если лечение начиналось сразу после нее, и их уровень оставался повышен в течение 30 дней. В тот же период снижалось число CD8+ Т-клеток, Т-хелперов, нейтрофилов, моноцитов и NK-клеток.
Транскриптомный анализ изолированных CD4+FoxP3+ регуляторных Т-клеток, отреагировавших на антитела, выявил в них повышенную экспрессию генов, связанных с иммуномодуляцией, регуляцией фагоцитоза, выработкой нейротрофных факторов и т. д. В частности, значительно увеличилась продукция противовоспалительного цитокина IL-10, а также возросла доля выделяющих его регуляторных Т-клеток в мозге.
В то же время в микроглии снизилась экспрессия провоспалительных генов, но повысилась экспрессия генов, связанных с гомеостазом этих клеток. В контрольной группе, которая после травмы не получала лечения вообще, микроглия имела фенотипы DAM (ассоциированный с патологиями) или MGnD (ассоциированный с нейродегенерацией). Такие клетки были представлены в мозге даже после лечения, но экспрессия связанных с этими фенотипами генов у них снижалась. После применения назального спрея также улучшалась способность микроглии к фагоцитозу погибших клеток, что было связано с IL-10.
В других клетках мозга также снижалась экспрессия провоспалительных генов. Особенно важной ученые сочли повышенную экспрессию BDNF в нейронах, ведь этот нейротрофный фактор необходим для выживания нейронов и обеспечения синаптической пластичности.
Ученые предположили, что эффекты назального спрея связаны с воздействием IL-10, выделяемого регуляторными Т-клетками, на рецепторы IL-10R, которые представлены на поверхности микроглии. Действительно, если мышам после травмы вводили анти-IL-10 антитело, все положительные изменения в поведении мышей исчезали. В этом случае микроглия сохраняла провоспалительный профиль экспрессии генов. Ученые дополнительно подтвердили важность оси IL-10/IL-10R в механизме действия назального спрея с анти-CD3 антителами, когда провели условный нокаут IL-10R специфически в микроглии мышей с помощью Cre/lox-рекомбинации. Это также отменило все полезные эффекты спрея.
Важность Т-регуляторных клеток, которые активировались после применения назального спрея, исследователи подтвердили, пересадив эти клетки мышам с черепно-мозговой травмой, которые не получали спрея. Пересадка снизила экспрессию провоспалительных генов в микроглии, а также улучшила показатели животных в поведенческих тестах.
Еще одной иллюстрацией роли IL-10 в снижении нейровоспаления после применения анти-CD3 антител в назальном спрее стал эксперимент, в котором ученые сначала лишили животных FoxP3+ регуляторных Т-клеток, а затем после черепно-мозговой травмы ввели им эти клетки, либо экспрессирующие IL-10, либо нет. Отсутствие Т-регуляторных клеток привело к ухудшению координации движений животных и усугублению нейровоспаления. Напротив, поведенческие показатели улучшались, а нейровоспаление снижалось при пересадке IL-10+FoxP3+ регуляторных Т-клеток, чего не наблюдалось в случае Т-регуляторных клеток, не выделяющих IL-10.
Ближний инфракрасный свет предотвратил осложнения черепно-мозговой травмы у крыс
Источник
Izzy, S. et al. Nasal anti-CD3 monoclonal antibody ameliorates traumatic brain injury, enhances microglial phagocytosis and reduces neuroinflammation via IL-10-dependent Treg–microglia crosstalk // Nature Neuroscience (2025). DOI: 10.1038/s41593-025-01877-7


 Меню
Меню





 Все темы
Все темы




 0
0