Роман Козлов: «Мы можем управлять антибиотикорезистентностью»
В 2015 году в Минздраве России появилась новая должность — главный внештатный специалист по клинической микробиологии и антимикробной резистентности. Ее занимает Роман Козлов — ректор Смоленского государственного медицинского университета, президент МАКМАХ, заслуженный деятель науки РФ, член-корреспондент РАН. Началась Всемирная неделя повышения осведомленности о проблеме устойчивости к противомикробным препаратам, и это повод поговорить с главным специалистом в данной области. Невозможно уничтожить лекарственную устойчивость как биологический феномен, но бороться с устойчивыми патогенами можно и необходимо.

Лекарственная устойчивость в цифрах
Роман Сергеевич, какая сейчас в России и в мире ситуация с лекарственной устойчивостью?
Ситуация остается достаточно напряженной. Есть масштабный систематический обзор, опубликованный в 2022 году. Получены данные, говорящие о том, в 2019 году ежегодно как минимум 1,27 млн. человек умирало от инфекций, вызванных устойчивыми микроорганизмами. Это данные по 204 странам, включая Российскую Федерацию, 7585 суммарных лет исследований, 471 млн. случаев, 23 комбинации микроб-антибиотик. Обращаю ваше внимание, что это цифры до пандемии. Проблема резистентности к антимикробным препаратам обсуждалась на Генеральной ассамблее ООН 26 сентября 2024 года, и наша страна была приглашена выступить в пленарной сессии, что с моей точки зрения стало очень значимым событием. В рамках ассамблеи прошла специальная сессия, где было показано, что ожидаемое снижение продолжительности жизни к 2035 году достигнет 1,8 года во всем мире. Это очень много.
Только из-за антибиотикорезистентности?
Только из-за этого. Еще две важные цифры: к 2050 году ежегодные затраты на лечение резистентных инфекций достигнут 412 млрд долларов США, но самое главное — потери от нетрудоспособности составят еще 4433 млрд долларов. И для понимания эффективности вложений в решение этой проблемы: каждый доллар, вложенный в борьбу с антибиотикорезистентностью, приводит к сетевому эффекту, пронося от семи до 13 долларов. Иначе говоря, вложения в борьбу с антибиотикорезистентностью — это не безвозвратные финансовые затраты. Это разумные вложения, которые не только окупаются, но и приводят к экономическому росту.
Нас пугают, что скоро люди, как в XIX веке, будут умирать от туберкулеза, от пневмонии, и врачи окажутся бессильными. Насколько эта информация соответствует действительности?
Люди до сих пор, к сожалению, умирают от туберкулеза и пневмонии. Но, действительно, проблема антибиотикорезистентности — это угроза, прежде всего для стран с нестабильными экономиками, где у людей нет доступа не только к средствам диагностики, но и к эффективным антибиотикам, качественной вакцинации, которая может быть достаточно дорогостоящей. Я бы не считал, что наступит армагеддон, — у нас разрабатываются новые препараты, есть дополнительные методы управления антибиотикорезистентностью. Есть вакцинация, инфекционный контроль, также важно повышение качества диагностики.
При этом недооценивать проблему нельзя, потому что кроме прямого влияния, то есть гибели людей от инфекционных заболеваний из-за резистентности, есть еще влияние на медицинские процедуры и манипуляции. Например, внедрение операции кесарева сечения привело к росту глобального ВВП на два процента, трансплантация органов — плюс 0,1%, замена суставов — плюс 0,65 %. Мы прекрасно понимаем, что из-за резистентности могут пострадать эффективность этих мероприятий.
У нас в Смоленском государственном медицинском университете в сентябре была большая международная конференция по перипротезным инфекциям. Ну и вот, пожалуйста: протезирование, высокотехнологичная операция, качество жизни улучшается, люди начинают ходить, но если, условно говоря, операция по замене сустава стоит примерно 70 тысяч рублей, то репротезирование, повторная замена — заметно дороже, цена возрастает в семь-десять раз. Любой случай инфекции — катастрофический рост затрат на проведение вроде бы напрямую не связанных с этим вмешательств.
Какие факторы в современном мире больше всего способствуют формированию устойчивости?
Таких факторов очень много. Это избыточное применение антибиотиков в ветеринарии и сельском хозяйстве, попадание антибиотиков и их остатков при неправильном производстве в окружающую среду, и, конечно, не очень рациональное применение антибиотиков в клинической медицине. Но проблема действительно комплексная, вопрос очень серьезный. Именно поэтому он обсуждается на Генеральной ассамблее ООН.
Как ее решить? Возьмем развитые экономики мира, включая нашу, наладим идеальную борьбу с антибиотикорезистентностью. Но микробы границ не признают — ведь есть развивающиеся страны, где, например, нет нормального инфекционного контроля. Люди путешествуют, едут туда, приезжают с реальным риском завоза суперрезистентного микроорганизма. При этом антибиотики в некоторых странах продаются на рынке в виде россыпи, неизвестно какие. Это не фигура речи, это реальность, которые я сам наблюдал. Ты можешь привезти вроде бы банальную инфекцию, но ее возбудители устойчивы к традиционным препаратам. Поэтому и решение проблемы лежит, как ни пафосно звучит, на межгосударственном, наднациональном уровне.
Какие устойчивые патогены наиболее опасны?
Это большая группа так называемых ESKAPE патогенов. Есть списки приоритетных возбудителей ВОЗ — здесь мировое сообщество абсолютно едино, и мы из России по этому вопросу выступали в качестве экспертов. Есть группы микроорганизмов, которые выделены по наличию препаратов для их лечения: критическая, высокая и умеренная значимость. Они тоже примерно едины во всех странах. В «критической группе» находятся устойчивые к карбапенемам и цефалоспоринам III поколения энтеробактерии, устойчивые к карбапенемам ацинетобактеры и рифампицин-устойчивые микобактерии туберкулеза. Группа «высокого уровня» — это карбапенемрезистентная синегнойная палочка, энтерококки, золотистые стафилококки, устойчивые к фторхинолонам сальмонеллы, устойчивые к цефалоспоринам III поколения и фторхинолонам гонококки, шигеллы. «Средний уровень» — пневмококки, гемофильная палочка, стрептококки группы А, стрептококки группы Б. Это последняя классификация ВОЗ 2024 года.
Вы приводили цифры в основном до пандемии COVID-19, но мы знаем, что пандемия очень плохо повлияла на антибиотикорезистентность, когда назначались антимикробные препараты зачастую без всяких показаний.
Тут вы правы: в начале пандемии новой коронавирусной инфекции употребление антибиотиков в РФ выросло на 23%. Благодаря титаническим усилиям Минздрава России и профессионального сообщества, включая нашу Межрегиональную ассоциацию по клинической микробиологии и антимикробной химиотерапии (МАКМАХ), уже к концу 2022 года цифры удалось вернуть на допандемический уровень. Но все-таки негативное влияние на устойчивость мы видим, прежде всего в росте устойчивости к фторхинолонам внебольничных возбудителей инфекции мочевых путей и некоторого роста устойчивости к 14- и 15-членным макролидам у пневмококков и стрептококков группы А. Напомню, что рост потребления в начале пандемии был связан с двумя препаратами: с азитромицином и левофлоксацином. Как раз к этим двум индикаторным препаратам на основе нашего мониторинга мы отмечаем рост устойчивости не суперкритический, но очевидный.
Здравоохранение против антибиотикорезистентности
Ваша должность в Минздраве достаточно молодая — она появилась именно в связи с тем, что проблема антибиотикорезистентности стала необычайно актуальной. Расскажите, как происходила организация этой службы?
Действительно, должность главного внештатного специалиста по клинической микробиологии и антимикробной резистентности была введена в 2015 году, но не потому, что проблема антибиотикорезистентности тогда только появилась, — она всегда существовала. Просто ее актуальность стала междисциплинарной, так что Минздрав России посчитал необходимым создание этой должности.
После этого, напомню, в стране были приняты очень важные документы, включая Распоряжение правительства 2045-р от 25 сентября 2017 года «Стратегия предупреждения распространения антимикробной резистентности в Российской Федерации на период до 2030 года». Блестяще, не побоюсь этого слова, написанный документ в семи пунктах — даже лучше, чем глобальный план по борьбе с антибиотикорезистентностью, принятый более чем 140 странами мира в 2015 году. Потом появляются распоряжения правительства 604-р от 30 марта 2019 года — план по реализации стратегии на период с 2019 по 2024 гг. и 2214-р от 16 августа 2024 года, план на 2025-2030 гг. Если нам удастся реализовать этот план хотя бы на 75-80%, это будет феноменальное достижение. Плюс закон «О биологической безопасности», подписанный Президентом Российской Федерации в 2020 году, где антимикробная резистентность упоминается как один из элементов биологической опасности.
Еще один важный момент — это создание системы референс-центров Минздрава России. Так, мы являемся Методическим верификационным центром по вопросам антимикробной резистентности — референс-центром по клинической фармакологии. И есть сеть других центров, — их 11 в структуре Минздрава, — которые занимаются мониторингом по отдельным видам медицинской деятельности. Следует отметить, что у наших коллег из Роспотребнадзора тоже есть такая сеть.
Вы упомянули Межрегиональную ассоциацию по клинической микробиологии и антимикробной химиотерапии — МАКМАХ, которую возглавляете. Расскажите, как она была создана и как работает.
Эта ассоциация была создана в 1997 году моим учителем Леонидом Соломоновичем Страчунским — это большое профессиональное объединение людей, интересующихся вопросами антимикробной терапии. В ее задачи входят в том числе образовательные мероприятия, и мы признательны Минздраву России, РАН, нашим друзьям и коллегам из Росздравнадзора, Роспотребнадзора, ФМБА России, Минсельхоза, Россельхознадзора и других ведомств, которые поддерживают нашу деятельность. Кроме образовательной миссии, мы занимаемся разработкой клинических рекомендаций, и здесь мы активно взаимодействуем с другими ассоциациями. Наша задача в том, чтобы клинические рекомендации, выходившие под эгидой профсообществ, содержали правильную информацию о рациональном использовании антибиотиков.
На нашей базе также функционирует с 2016 года единственный в Восточной Европе Сотрудничающий центр Всемирной организации здравоохранения по укреплению потенциала в сфере надзора и исследований антимикробной резистентности. Это то, чем занимаются наш Смоленский государственный медицинский университет, которому в этом году исполнилось 105 лет, Методический верификационный центр и МАКМАХ. Несмотря на все сложности, мы переподтверждаем этот статус.
Как вы думаете, почему именно вас назначили главным внештатным специалистом по проблемам антибиотикорезистености?
Дело в том, что Смоленск исторически является центром, который изучает проблемы антимикробной резистентности, еще с 1990-х годов, став фактически основоположником этого направления в нашей стране. В 1999 году на базе Смоленской государственной медицинской академии был создан НИИ антимикробной химиотерапии, который Леонид Соломонович Страчунский возглавлял до самой своей трагической гибели и который впоследствии возглавил я.
Получается, Страчунский предвидел эти проблемы, когда они еще не стояли столь остро?
Без сомнения, хотя эти проблемы стояли остро с самого начала. Проблема была в том, чтобы донести эту информацию до политиков, а медицинское сообщество всегда понимало, что проблема антимикробной резистентности является чрезвычайно актуальной. Если вы посмотрите публикации еще 1980-х годов, то поймете, что на их решение и направлен глобальный план действий по борьбе с антимикробной резистентностью. Российская стратегия предупреждения ее распространения до 2030 фактически стала отражением тех проблем, о которых еще тогда писали профессионалы.
Вы член-корреспондент РАН по специальности «Антибиотики». Можно ли сказать, что РАН тоже работает в этом направлении?
Да, и это очень важно. Российская академия наук работает над большой программой по борьбе с антибиотикорезистентностью, которая включает в себя не только клиническую медицину, но и то, о чем мы говорили выше: сельское хозяйство, окружающая среда. Очень много отделений вовлечено в разработку этой программы. Там есть и биологи, и генетики, и, как ни странно это звучит, математики. Если она будет принята, она будет включать как раз и фундаментальные, и прикладные аспекты, это будет очень большим успехом. Уже несколько лет совместно с коллегами мы работаем над этой программой, и я очень надеюсь, что она будет принята в ближайшее время.
Цифровая карта лекарственной устойчивости для врачей
Вы упомянули НИИ антимикробной химиотерапии, НИИ АХ. Расскажите о нем.
Это уникальное учреждение, которое располагается в отдельном здании и направленно занимается проблемами, связанными с устойчивостью к антимикробным препаратам. Лабораторий в институте очень много: это лаборатория многоцентровых исследований, лаборатория молекулярной диагностики, лаборатория, которая занимается современной эпидемиологией, и другие. Все лаборатории подчинены одной цели: разработке методов диагностики, лечения и профилактики инфекций, вызванных устойчивыми микроорганизмами.


 Научный сотрудник НИИ антимикробной химиотерапии Елена Юрьевна Склеенова
Научный сотрудник НИИ антимикробной химиотерапии Елена Юрьевна Склеенова
Мы очень гордимся нашим программно-аппаратным комплексом. Российский цифровой ресурс AMRHub.ru — это комплекс программных продуктов для контроля антибиотикорезистентности.
Как его создавали, кто был инициатором?
Идеологом многих вещей, которые происходят в том числе в борьбе с антибиотикорезистентность, был Леонид Соломонович Страчунский. Он очень много сделал для развития клинической фармакологии в целом и клинической фармакологии антибиотиков в частности. Идеология изначально была его, поэтому здесь, без сомнения, его имя обязано быть упомянутым. AMRHub.ru — продукт абсолютно бесплатный, и каждый человек в лечебной организации может его использовать, например, создавая свою карту антибиотикорезистентности. Может загружать туда данные или получать данные оттуда.
И как им пользоваться? Допустим, врачу нужно что-то узнать о резистентных микроорганизмах для своей работы…
Врач получает QR-код, сканирует смартфоном, получает основных возбудителей, выжимку из данных по карте. Дальше у нас есть справочник по антимикробной терапии для врачей, АМRBook.ru, — можно выбрать конкретный препарат и режим дозирования. Если врач хочет более детальной информации — заходит в AMRNote.ru, это программа обмена протоколами антимикробной терапии. На АМRNote.ru размещаются лучшие практики в области ведения пациентов с теми или иными инфекциями, после лицензии, что они были доказательными. Специалист может посмотреть, как лечится, например, воспаление брюшной полости, оценить протокол и адаптировать под свои протоколы антимикробной терапии, под свое лечебное учреждение. Тоже, естественно, абсолютно бесплатно.
Этот комплекс IT-продуктов, без сомнения, относится к лидерам в этом направлении, ни у кого таких продуктов нет. Мы представляли его министру здравоохранения РФ Михаилу Альбертовичу Мурашко, который был у нас в Смоленске 20 апреля 2024 года. Сейчас этот продукт используется в различных регионах нашей страны при активной поддержке министра здравоохранения и Минздрава России в целом. У нас есть опыт его реализации в больших клиниках в Москве, блестящие пионеры — Якутия и Бурятия.
Кроме того, наш университет стал участником программы «Приоритет-2030», в рамках которой мы разрабатываем несколько приборов, прототипы которых созданы с реальным ИИ и позволяют автоматически считывать результаты определения чувствительности.
Насколько пристально врачи на местах следят за всеми этими рекомендациями, о которых вы говорите?
Врачи в последнее время очень активно образовываются, особенно с внедрением дистанционных технологий — это я вам могу сказать как ректор университета. Парадигма образования, связанная с необходимостью не просто раз в пять лет подтверждать свою квалификацию, а постоянно совершенствоваться с помощью балльной системы, периодической аккредитации, действительно играет положительную роль. Говорить, что все врачи пристально следят за рекомендациями, было бы преувеличением. Но то, что мы видим гораздо больший интерес к рациональному назначению антибиотиков, совершенно очевидно. Поэтому мы разрабатываем цифровые продукты, такие как справочник по антимикробной терапии AMRBook.ru, который можно скачать в Андроиде, в системе IOS. Мы стараемся, чтобы они облегчали жизнь врачу.
Вы действительно зрите в корень: самые сложные пациенты всегда на участке, время для принятия решений очень небольшое. Кроме того, для очень многих нозологий в амбулаторной практике, за редчайшим исключением, в большинстве случаев микробиологическая диагностика невозможна, либо не нужна. Поэтому нужно просто, руководствуясь клиническими рекомендациями, своим опытом и такими программными продуктами, облегчающими жизнь, правильно назначить тактику лечения. Для этого мы работаем. Наша задача – не просто создавать что-то красивое, модное, а самое главное — помогающее врачам.
Сейчас активно развиваются методы молекулярно-генетических исследований. Эти методы могут помочь?
Без сомнения, молекулярные методы критически важны в выявлении антимикробной резистентности, но они не заменят классических фенотипических методов определения чувствительности. Есть диагностика на определенные гены, и мы их или находим, или нет. Фенотипические же методы — разведение в бульоне, метод дисков, разведение в агаре — позволяет выявлять устойчивость, связанную с неизвестными механизмами. Поэтому молекулярный и фенотипический методы являются взаимодополняющими. Развитие молекулярной диагностики, в том числе и российской, что приятно сознавать, стало важным шагом в борьбе с антимикробной резистентностью, и эти методы надо поддерживать.

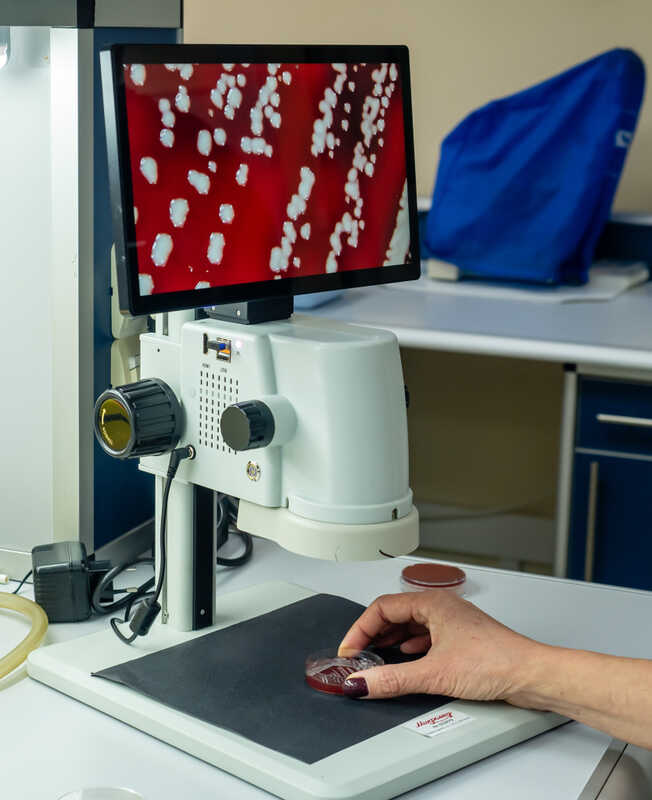
Есть ли в НИИ АХ лаборатория, которая непосредственно исследует резистентные микроорганизмы, полученные от больных?
Да, есть научное подразделение, которое занимается выявлением механизмов резистентности. Сюда из разных медицинских центров нашей страны поступают на реидентификацию штаммы различных микроорганизмов. Реидентификация проводится с помощью масс-спектрометрии, а потом методом микроразведений в бульоне определяется чувствительность к антибактериальным препаратам. Молекулярно-генетические методы тоже применяются: это и ПЦР — полимеразная цепная реакция, и секвенирование, в том числе полногеномное исследование штаммов. На данный момент это единственный в нашей стране верификационный центр, занимающийся такого рода работой.
А что это за криобанк микроорганизмов, который имеется в вашем НИИ?
Это уникальная коллекция музейных штаммов, в который мы депонируем микроорганизмы из различных медицинских центров страны, и не только храним их, но и делаем ретроспективные исследования. Такой коллекции тоже нигде больше нет.
 Научный сотрудник НИИАХ Микотина А.В. в биобанке для хранения биоматериала при низкотемпературном режиме
Научный сотрудник НИИАХ Микотина А.В. в биобанке для хранения биоматериала при низкотемпературном режиме
Как сделать новые антибиотики и как использовать существующие
Появляются ли сейчас новые антибиотики? Периодически ученые рассказывают о том, что ищут их на дне Байкала, еще где-то, но о том, чтобы появлялись новые препараты, что-то не слышно.
Антибиотиков появляется достаточное количество, появляются и совсем новые препараты. Возрастает интерес к известным препаратам, например, к миноциклину — созданному еще в 70-80-е гг. прошлого столетия антибиотику группы тетрациклинов, который блестяще работает против ацинетобакторов. Задача нашего центра — оценивать эти и другие перспективные молекулы, говорить об их возможностях и перспективах на российском рынке.
Антибиотики появляются, и очень качественные. Другое дело, что в современных условиях любые новые препараты дороги. В принципе это не должно удивлять — люди не удивляются, когда препарат для лечения онкологических заболеваний стоит дорого. Почему-то у многих сложилось странное впечатление, что антибиотик должен быть дешевым — я никогда не мог понять, откуда такое восприятие. Ведь в них вкладывают большое количество ресурсов.
Тут ведь речь еще о доступности. Многие онкопрепараты пациент получает бесплатно, за счет государства. А антибиотики в большинстве случаев покупает сам.
Поэтому сейчас применяются новые финансовые модели. Очень успешный опыт внедрения есть у Великобритании, его можно назвать «Антибиотик по подписке»: фармкомпании разрабатывают препарат, а государство говорит, что нужно такое-то количество этого препарата. Допустим, оно считает, что нужно 5000 курсов, после чего обговаривается цена — условно говоря, 5000 долларов стоит курс терапии. Компания обязуется предоставлять 5000 курсов по этой стоимости на протяжении пяти лет. То есть государство платит за этот объем, само получает препарат, само распределяет в клиники. Фарма не тратится на медпредставителей, рекламу. Если надо больше, компания по такой же цене предоставляет больше, надо меньше — государство создает запас препарата. Таким образом фармкомпания получает гарантированную прибыль от разработки препаратов. Эта модель хорошо сработала в Великобритании, и ряд стран, например, Италия и Швеция адаптируют ее под свою систему здравоохранения. Этот путь, с моей точки зрения, очень перспективный: он позволяет вернуть интерес фармкомпаний к созданию новых антибиотиков. Мы за этими моделями внимательно смотрим.
Правда ли, что важнее создавать ингибиторы, дополняющие антибиотики, даже те, которые уже давно известны, чем принципиально новые антибиотики?
Вопрос с ингибиторами не очень правильный. Да, есть комбинированные препараты, куда входят, например, ингибиторы бета-лактамаз. Комбинированные препараты — это прекрасно, потому что микробам сложнее выработать устойчивость к двум компонентам одновременно. Но это не значит, что только в области комбинированных препаратов будут проводиться новые исследования. У нас появляются новые препараты, и монопрепараты в том числе. Это комплексное решение проблемы.
Мы знаем, что назначение антибиотиков — прерогатива врача. Но в то же время далеко не во всех аптеках антибиотики отпускаются строго по рецепту. Проводится ли работа с населением, чтобы люди понимали, насколько важно не кидаться принимать антибиотик при первых признаках насморка?
Конечно, эта работа идет. Это есть в государственной стратегии, первым пунктом — информирование населения. У нас есть большая программа, которая идет на протяжении уже более пяти лет. «Твое здоровье — твоя ответственность» — это как раз информационная кампания, направленная на наше население. Мы взяли сначала одну из простых нозологий — боль в горле у взрослых, при которой в 95% случаев антибиотики не нужны. Стараемся объяснить, что не надо самостоятельно назначать антибиотики, бежать за ними в аптеку. Есть пастилки, спреи, которые реально работают.
Очень важно еще раз подчеркнуть: это не должно быть кампанейщиной, когда один раз сделал, показал, что все красиво, и закончил. Есть опыт наших коллег из Франции и Бельгии: когда программа была сделана, они резко получили улучшение структуры потребления антибиотиков в течение трех месяцев, но кампания прошла, и через шесть месяцев все вернулось назад. Значит, это должна быть постоянно идущая кампания. У нас география таких кампаний расширяется, за что спасибо нашим коллегам. И самое главное — мы сейчас стараемся оценить их влияние. Мы создали специальный сайт Pro-antibiotics.ru, где простым языком разговариваем с нашим населением. Если удастся показать, что это действительно приводит к улучшению практики назначения, как следствие — к снижению резистентности, это будет очень серьезным успехом.
Представим, что вы работаете участковым врачом и сидите на приеме в поликлинике, и к вам приходит простуженный пациент с заложенным носом, с красным горлом. Как понять, какое лечение ему действительно требуется?
Здесь очень многое из области психологии, и это тема, которая нам была интересна исторически, учитывая, что мы по первому образованию клиницисты. Очень важно, чтобы пациент понял, что от него не отмахиваются. Не «банальная простуда», «само пройдет»: врач должен понимать, что пациент страдает, он болеет, ему неприятно, он не ходит на работу, у него болит голова. Когда он слышит: «Идите домой, попейте чаю», — он, во-первых, к этому врачу будет относиться скептически, а во-вторых, никто его не остановит от того, чтобы сходить и купить в ближайшей аптеке антибиотик, который ему не нужен.
А в аптеке ему сразу посоветуют, что нужно купить.
Да. Я понимаю, что это иногда сложно, но обязательно должно быть участие врача. Надо успокоить, сказать, что большинство острых респираторных заболеваний проходят в течение семи дней, для этого нужно получать лечение. Надо сразу сказать, что антибиотики, как и все лекарственные средства, имеют нежелательные побочные реакции, но в данном случае антибиотик не нужен. Есть разные опции, о чем мы с вами говорили: капли в нос, при боли в горле, которая часто сопровождает ОРВИ, есть пастилки, спреи. В основном это безрецептурные препараты, а там уже фармацевт может порекомендовать тот или иной препарат, в зависимости от возможности пациента. Вот это — правильная модель поведения.
Интересно, что вы не называете противовирусные препараты. Считаете их неэффективными?
Есть эффективные противогриппозные препараты. Но еще раз хотелось бы сказать: в условиях поликлиники нет ни одного клинического теста, позволяющего дифференцировать вирусную и бактериальную инфекцию. Если ты пациента отправишь в какую-то биологическую лабораторию, исследование, не считая быстрых тестов, которых немного, займет четыре дня, и пациент в большинстве случаев уже выздоровеет.
Или нет.
Выздоровеет! Если в поликлинику пришел сам, выздоровеет. Это надо четко понимать. И к реальным противовирусным препаратам тоже вырабатывается устойчивость. Назначать огульно противовирусные, как и противопаразитарные — это тоже путь в никуда. Еще раз хотелось бы сказать о том, что в большинстве случаев достаточно просто участия к пациенту, чтобы он понял: врачу не все равно. И тогда он будет выполнять его назначения, снизит потребление антибиотиков там, где они не нужны.
Большой объем накопленных данных по антибиотикорезистентности позволяет прогнозировать появление новых устойчивых патогенов?
При всем большом объеме данных математики и биоинформатики, в развитии резистентности очень много так называемых черных лебедей. Предсказать антимикробную резистентность — это великая задача, но она практически невыполнима. Кто мог предсказать, например, развитие новой коронавирусной инфекции? Если бы это было возможно, история шла бы совершенно иначе. У нас есть программы, которые мы делаем с математиками-биологами, для некоторых комбинаций антибиотик-микроорганизм стараемся найти что-то подобное. Если мы сможем прогнозировать 60–70%, это будет гигантским успехом. Я достаточно скептически отношусь к этой проблематике.
Но вы это тем не менее делаете.
Делать можно и нужно. Но главное, чтобы это работало, потому что иначе можно дискредитировать идею.
Как вы думаете, удастся ли преодолеть проблему антибиотикорезистентности, или она у нас навсегда, и мы будем с ней все время бороться с большим или меньшим успехом?
Проблема антибиотикорезистентности — это неизбежный биологический феномен: она всегда была, как только появились антибиотики, всегда есть и всегда будет. Никогда не создадут препарат, к которому не будет устойчивости по определению. Задача медицинского сообщества и государства — минимизировать скорость появления и распространения устойчивых штаммов. Иначе говоря, проблема будет всегда, но можем ли мы ее минимизировать? Можем. Можем ей управлять, если будем все делать? Можем. Поэтому я с оптимизмом смотрю в будущее.

Роман Сергеевич, у вас все подоконники заставлены спортивными наградами. Это ваши заслуги перед отечественном футболом?
Конечно, не только мои. Футбол — командный вид спорта. Я президент Федерации футбола Смоленской области, а наш Смоленский государственный медицинский университет — чемпион России и обладатель Кубка России среди врачей по футболу.
Футбол вам помогает в жизни?
Без сомнения, помогает. Я стараюсь играть до трех раз в неделю, если есть возможность. Считаю футбол очень важной частью жизни — это и спорт, и поддержание здорового образа жизни, и психологическая разгрузка.


 Меню
Меню





 Все темы
Все темы




 0
0









