Обеднять кишечный микробиом могут не только антибиотики
В Nature опубликована статья, посвященная влиянию различных лекарств на кишечный микробиом. Ее авторы не ограничили свое исследование антибиотиками — они изучили данные более миллиона человек и выявили несколько классов препаратов, способных нарушать нормальный состав микробиоты и повышать восприимчивость к кишечным инфекциям. Среди таких препаратов оказался сердечный гликозид дигоксин, механизмы действия которого на микробиом ученые проанализировали более детально и выяснили, что он вмешивается в ось «кишечник–иммунная система» через Т-хелперы 17.
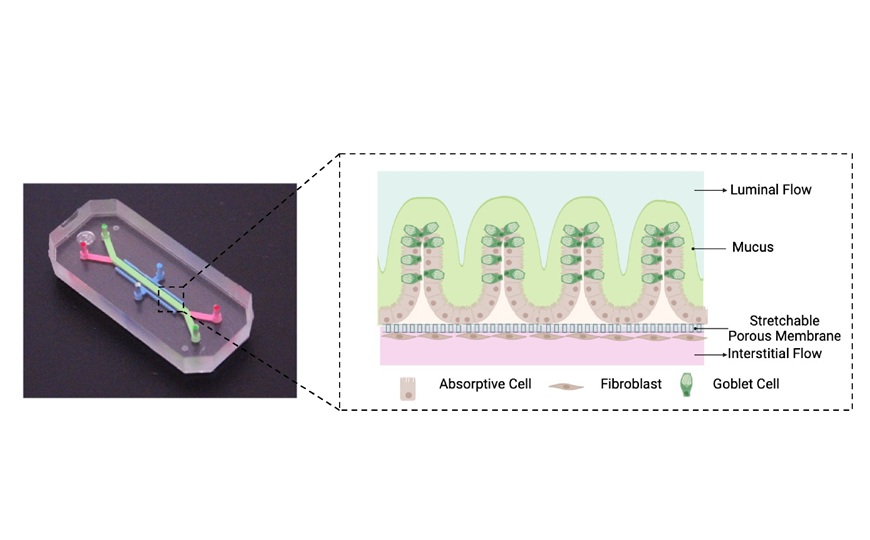
Нарушение микробиома кишечника может иметь широкий спектр последствий для здоровья. Один из факторов, воздействующих на микробиоту — это прием лекарственных препаратов, среди которых наиболее очевидными кажутся антибиотики. Однако ими все не ограничивается — авторы статьи в Nature проанализировали данные более миллиона человек и выявили препараты, способные изменить состав микробиома и тем самым повысить риск кишечных инфекций.
Исследователи проанализировали данные о применении рецептурных лекарств и клинические диагнозы свыше миллиона пациентов за 15 лет. Для выявленных случаев инфекций ЖКТ они установили 60-дневный период, непосредственно предшествовавший заболеванию, и контрольный 60-дневный период перед ним. В оба этих «окна» ученые оценили подверженность воздействию медикаментов.
Анализ указал на несколько ожидаемых классов препаратов, таких как антибиотики, иммунодепрессанты и противодиарейные средства. Однако также он выявил менее очевидные классы, которые повышают риск инфекций ЖКТ не менее сильно. По итогам анализа ученые выбрали 21 кандидатный препарат для дальнейших исследований на мышах.
Каждый из препаратов, а также контрольный раствор, давали мышам дважды в сутки два дня подряд. До начала эксперимента и через 12 часов после приема последней дозы у животных собирали образцы фекалий для секвенирования генов 16S рибосомальной РНК (рРНК). Затем мышей пытались заражать бактерией Salmonella enterica серовар Typhimurium (S. T,) — кишечным патогеном. Однако воспаление еще сильнее нарушает микробиом, и чтобы избежать такого искажения, авторы воспользовались штаммом ΔinvA, лишенным основного медиатора воспаления — компонента системы секреции T3SS-1.
Внимание исследователей привлекли четыре препарата — дигоксин, клоназепам, пантопразол и кветиапин, — которые значительно увеличивали патогенную нагрузку бремя у мышей через 12 часов после заражения. Антибактериальной активности в культуре они не проявляли.
Для дальнейшего анализа ученые выбрали дигоксин — сердечный гликозид, — так как его взаимодействие с микробиомом достаточно хорошо изучено. Повторный эксперимент с заражением мышей S. Tm ΔinvA после дигоксина подтвердил значительное увеличение патогенной нагрузки в фекалиях через 12 часов, 2 и 4 дня после инфицирования, а также во внекишечных тканях. Однако прямого взаимодействия между дигоксином и клетками тела мыши было недостаточно, чтобы повысить восприимчивость к инфекции.
Изменения микробиома, вызванные дигоксином, включали снижение доли нескольких таксонов Lactobacillus, а также Candidatus savagella — представителя сегментированных нитчатых бактерий (SFB). Микроскопия подтвердила сокращение доли SFB после приема дигоксина, причем другие протестированные препараты не оказывали такого воздействия. Полученные результаты указывают на то, что повышенная восприимчивость к патогенам объясняется влиянием дигоксина на иммуномодулирующие микроорганизмы, такие как SFB.
Известно, что дигоксин взаимодействует с транскрипционным фактором иммунных клеток RORγt, и авторы проверили, опосредует ли RORγt обнаруженный эффект. Анализ кишечного микробиома у мышей с разными популяциями иммунных клеток показал, что дигоксин влияет на содержание SFB через T-хелперные клетки TH17 — это одна из популяций, экспрессирующих RORγt. Транскриптомный анализ выявил повышение уровня β-дефензина 39 (BD39), индуцируемое дигоксином через RORγt. По-видимому, оверэкспрессии BD39 достаточно, чтобы нарушить микробиом кишечника.
Результаты подтвердились и на мышах, кишечник которых был колонизирован человеческой микробиотой. Почти половина исследованных препаратов, не будучи антибиотиками, изменяла состав микробиома или восприимчивость к инфекции. Анализ механизма показал, что дигоксин индуцирует экспрессию β-дефензинов, которые изменяют конфигурацию микробиома кишечника и тем самым ослабляют защиту от патогенов.
Изменения микробиома кишечника могут провоцировать развитие ревматоидного артрита в группе риска


 Меню
Меню





 Все темы
Все темы




 0
0