Впервые удалось убить раковые клетки в организме с помощью CRISPR-Cas9
Клетки глиобластомы и рака яичников, как в культуре, так и в организме лабораторных мышей, отправили в апоптоз, нацелив систему генного редактирования на ген киназы PLK1. Израильские ученые решили ключевую проблему доставки этой системы в клетки, использовав липидные наночастицы.
molekuul | 123rf.com
Систему редактирования генома CRISPR-Cas9 впервые успешно применили для лечения рака в живом организме — у лабораторных мышей. Впечатляющее исследование провели израильские ученые из Тель-Авивского университета. Для доставки компонентов редактирования генома в раковые клетки авторы работы использовали липидные наночастицы.
Идея направить CRISPR-Cas9 на уничтожение раковых клеток возникала и раньше, но основная сложность заключалась в том, чтобы доставить в клетки фермент Cas9 для разрезания ДНК. Молекула Cas9 и даже кодирующая ее РНК слишком велика для того, чтобы использовать вирусный вектор. Липидные наночастицы — клинически одобренный невирусный способ доставки нуклеиновых кислот, и они могут нести гораздо больший груз. Ключевой компонент такой системы — ионизированные катионами липиды, которые могут инкапсулировать нуклеиновые кислоты, доставлять их в клетки и высвобождать. Однако до сих пор липидные наночастицы применялись только для транспортировки малых интерферирующих РНК, но не крупных мРНК.
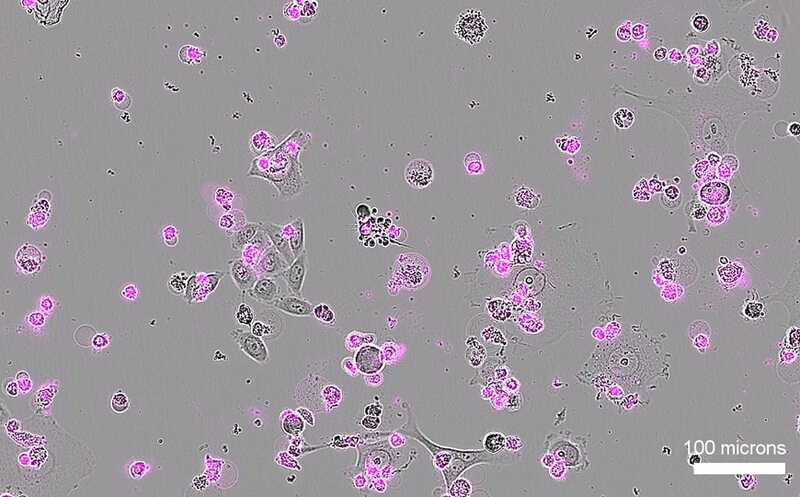
В липидные наночастицы размером от 71 до 80 нм инкапсулировали два типа РНК: матричную РНК, кодирующую Cas9, и гидовую РНК, указывающую место, в котором нужно сделать разрез (целевой ген). Сначала эффективность системы проверяли на клеточных культурах: клетках глиобластомы и метастазирующего рака яичника. И тот, и другой относятся к очень агрессивным видам рака с высокой летальностью. Клетки в культуре были модифицированы добавлением в их геном гена зеленого флуоресцирующего белка GFP. При сборке наночастиц в них заключали мРНК Cas9 и гидовую РНК, нацеленную на ген GFP, поэтому Cas9 вырезала ген GFP. В результате количество светящихся в ультрафиолете клеток уменьшилось до 4%.
Затем ученые проверили, как система доставки работает, если направляющая РНК будет нацелена на другой ген, жизненно важный для клетки. Выбрали ген PLK1, который кодирует киназу, необходимую для митоза: ее отсутствие прекращает клеточный цикл и приводит к апоптозу. В этом варианте эксперимента на культурах клеток глиобластомы и рака яичника нагруженные наночастицы вызвали гибель 84% и 91% клеток соответственно.
Перед тем, как перейти к тестированию системы на мышах, исследователи оценили ее потенциальную токсичность и иммуногенность для организма. Эксперимент показал, что она не повлияла на уровни ферментов печени (показатель острой токсичности) и спектр цитокинов, выделяемых клетками иммунной системы.
Чтобы создать экспериментальную опухоль, клетки глиобластомы, помеченные GFP, вводили в гиппокамп мыши; гистология показала, что у мышей образуется глиобластома. При интрацеребральной инъекции наночастиц с мРНК Cas9, направленной на GFP, свечение клеток в опухоли значительно уменьшилось. При инъекции наночастиц, направленных на ген PLK1, около 70% клеток опухоли погибло путем апоптоза. Ученые подчеркивают, что поскольку обычные нейроны не делятся, они не экспрессируют PLK1 и не подвергаются апоптозу, в отличие от клеток глиобластомы. Рост опухоли значительно замедлился, а медианная выживаемость мышей увеличилась с 32,5 до 48 дней. Треть мышей дожили до 60 дней, когда эксперимент прекратили, а все контрольные мыши умерли к 40-му дню.
Затем систему протестировали на мышиной модели метастазирующего рака яичников. Сложность состояла в том, что для его лечения, как и большинства других видов рака, нужно системное, а не локальное введение препарата. Но большая часть липидных наночастиц улавливается печенью и не доходит до цели. Чтобы преодолеть это, поверхность наночастиц покрыли антителами к рецептору эпидермального фактора роста (EGRF), поскольку этот белок экспрессируют клетки опухоли. Такие наночастицы, нагруженные мРНК Cas9 и гидовой РНК, нацеленной на PLK1, ввели мышам с метастазирующим раком яичников. В результате 80% клеток погибали путем апоптоза, рост опухоли значительно уменьшился, а выживаемость мышей повысилась до 80%.
«Это первое в мире доказательство того, что система редактирования генома CRISPR-Cas9 может быть использована для лечения рака у живых животных, — сказал руководитель исследования Дан Пир, профессор Школы биомедицины и исследования рака Шмуниса Тель-Авивского университета. — Нужно подчеркнуть, что этот метод — не химиотерапия. Он не имеет побочных эффектов, и раковые клетки, уничтоженные таким способом, не активизируются вновь».
«Мы планируем продолжить эксперименты с раковыми заболеваниями крови, а также с миодистрофией Дюшенна, — добавил профессор Пир. — Конечно, потребуется некоторое время для того, чтобы этот метод можно было применить на людях, но мы оптимисты. Молекулярные лекарства, которые используют мРНК (генетическую информацию) бурно развиваются, по этому принципу сконструированы некоторые вакцины против COVID-19. Когда мы двенадцать лет назад впервые заговорили о лекарствах на основе мРНК, это выглядело научной фантастикой. Теперь же я уверен, что в ближайшем будущем мы увидим много персонализированных подходов к лечению, основанных на генетической информации, как рака, так и наследственных болезней».
Источник
Daniel Rosenblum, et al. // CRISPR-Cas9 genome editing using targeted lipid nanoparticles for cancer therapy // Science Advances, 18 Nov 2020: Vol. 6, no. 47, eabc9450; DOI: 10.1126/sciadv.abc9450


 Меню
Меню





 Все темы
Все темы



 0
0