Мониторинг экспрессии PD-L1 для предсказания эффективности лечения рака
Ингибиторы протуморогенного фактора PD-L1 применяются для лечения немелкоклеточного рака легкого в комбинации с радио- или химиотерапией. Ученые из США показали, что мониторинг экспрессии PD-L1 гораздо лучше предсказывает эффективность лечения его ингибиторами, чем единичное измерение. Увеличение экспрессии маркера после начала терапии — хороший признак.
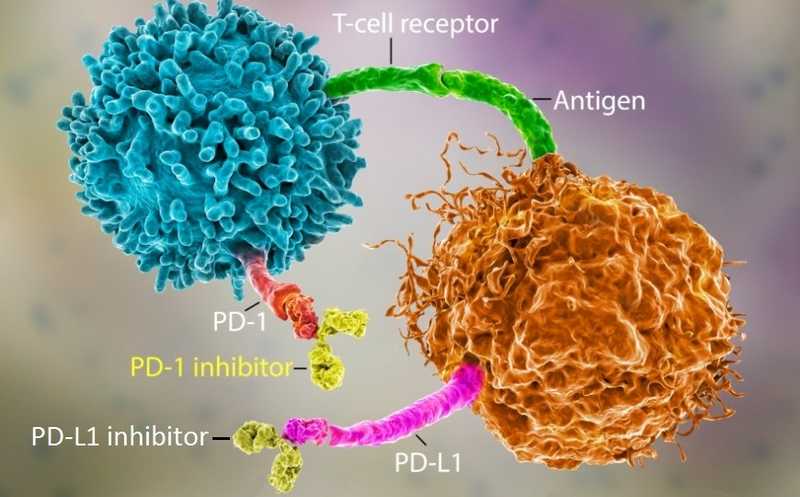
Ингибиторы рецептора программируемой клеточной гибели PD-1 и его лиганда PD-L1 (пембролизумаб и другие) повышают цитотоксичность Т-клеток по отношению к раковым клеткам и уже показали свою эффективность против многих видов рака, так как они. Но если на одной когорте пациентов такое лечение существенно увеличивает продолжительность жизни, на другой когорте оно попросту бесполезно. Измерение экспрессии PD-L1 на циркулирующих опухолевых клетках методом жидкой биопсии не дает однозначного ответа на вопрос, окажется ли препарат эффективным у конкретного пациента. Ученые из Университета Ратгерса и Онкологического центра Фокса Чейза показали, что даже если у пациента уровень экспрессии PD-L1 низкий, то его повышение после курса радио- или химиотерапии может указывать на эффективность анти-PD-L1 терапии.
PD-L1 — трансмембранный белок, который действует как проонкогенный фактор в раковых клетках благодаря своей способности связываться с корецептором PD-1 на цитотоксических Т-клетках. Формирование комплекса PD-1/PD-L1 подавляет иммунный противоопухолевый ответ и инактивирует Т-клетки, что позволяет раковым клеткам успешно пролиферировать и метастазировать.
При рецидивирующем или метастатическом немелкоклеточном раке легкого (НМРЛ) у пациентов с высокой экспрессией PD-L1, получавших пембролизумаб в сочетании с химиотерапией, наблюдалось увеличение 12-месячной общей выживаемости на 24,9% по сравнению с группой прошедших только химиотерапию. Однако в том же исследовании было показано, что у пациентов с низкой и средней экспрессией этого лиганда на опухолевых клетках также увеличивается 12-месячная выживаемость на 9,5% и 20,6% соответственно. Подобные эффекты отмечались и при исследовании другого ингибитора PD-L1 — ниволумаба. Ученые из Университета Ратгерса задались вопросом, что может предсказать ответ на терапию препаратами этого класса лучше, чем уровень экспрессии его мишени на циркулирующих опухолевых клетках.
Исследование проводилось на 82 пациентах с НМРЛ, получавших или комбинированное лечение, или традиционное (химио- или радиотерапия без таргетной терапии). Циркулирующие опухолевые клетки фиксировали и окрашивали антителами против PD-L1, конъюгированными с флуоресцентными красителями. Далее при помощи микроскопа оценивали интенсивность окраски и делали вывод о величине относительной экспрессии мишени.
Выяснилось, что именно увеличение экспрессии PD-L1 в циркулирующих клетках после начала традиционной терапии в значительной степени предсказывает эффективность ингибитора контрольной точки иммунного ответа, в том числе увеличение выживаемости без прогрессирования (P = 0,0091) и общей выживаемости (P = 0,0410). Другими словами, клинически значимым биомаркером ответа на иммунотерапию является не единожды измеренный уровень экспрессии мишени, а увеличение его экспрессии после начала борьбы с опухолью.
Таким образом, ученые показали, что эффективность таргетной терапии против ингибиторов чекпоинтов при немелкоклеточном раке легкого зависит не от количества его мишени, а от того, пользуется ли раковая опухоль комплексом PD-1/PD-L1 для подавления иммунного ответа пациента, получающего лечение.
Исследование сигналинга TCR выявило маркеры эффективности терапии ингибиторами контрольных точек
Источник
Moran, J. A., et al. Monitoring PD-L1 Expression on Circulating Tumor-Associated Cells in Recurrent Metastatic Non–Small-Cell Lung Carcinoma Predicts Response to Immunotherapy With Radiation Therapy // JCO Precision Oncology 2022. DOI: 10.1200/PO.22.00457


 Меню
Меню





 Все темы
Все темы



 0
0