Новая технология заставляет раковые клетки стать видимыми для иммунной системы
Уклонению раковых клеток от иммунной системы способствует снижение экспрессии молекул MHC-I, на которых презентируются клеточные антигены, в том числе опухолевые. Ученые из США и Японии разработали систему TRED-I для включения экспрессии MHC-I. Конструкция на основе неразрезающей CRISPR-Cas избирательно деметилирует промотор ключевого фактора транскрипции, в результате на клетках появляется MHC-I с антигенами, и они становятся мишенью для цитотоксических лимфоцитов. Также при этом повышается чувствительность опухоли к иммунотерапии.

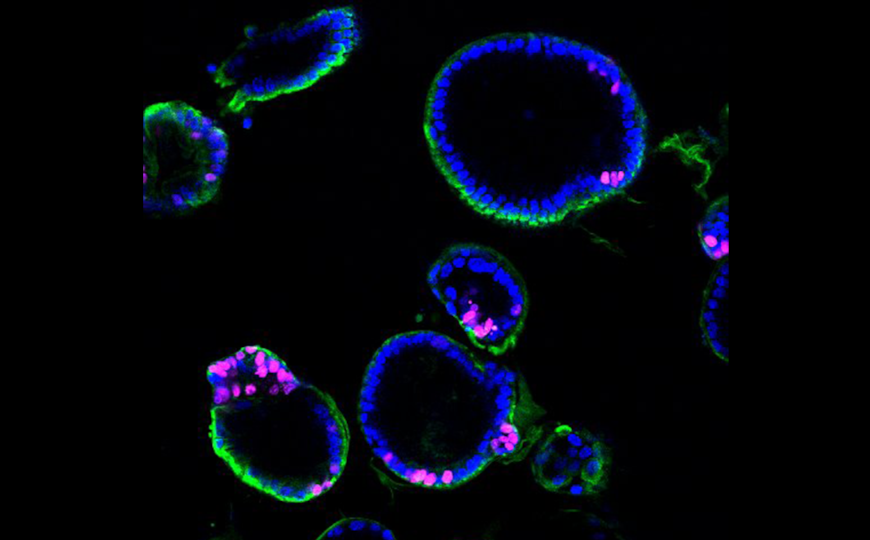
Образцы мышиной меланомы из клеток, обработанных TRED-I (внизу), по сравнению с контролем (вверху)
Credit:
Пресс-релиз | PNAS (2024). DOI: 10.1073/pnas.2310821121
Главный комплекс гистосовместимости класса I (Major histocompatibility complex, MHC-I) — белковый комплекс, присутствующий на большинстве клеток человека. Он играет важную роль в распознавании рака клетками иммунной системы: MHC-I презентируют для лимфоцитов белки, которые производятся внутри клетки, — как вирусные, так и собственные белки клетки-хозяина. Нормальные белки не вызывают реакцию, но если клетка презентирует молекулы, характерные для онкотрансформации, то цитотоксические CD8+ T-лимфоциты ее уничтожают. Однако раковые клетки учатся обходить этот защитный механизм, снижая экспрессию MHC-I и тем самым становясь «невидимыми» для иммунной системы. Низкий уровень экспрессии MHC-I ассоциирован с устойчивостью к терапии ингибиторами контрольных точек и худшим прогнозом. Исследователи из Японии и США придумали, как снова заставить эти клетки экспрессировать MHC-I.
Ранее исследователи обнаружили, что фактор транскрипции NLRC5 активирует экспрессию MHC-I и некоторых других генов, которые связаны с созреванием и экспозицией молекулы MHC-I на поверхности клеток. В раковых клетках экспрессия NLRC5 снижена вследствие метилирования промотора гена. Для терапии пытались использовать ингибиторы метилазы, но они вызывали тяжелые побочные эффекты.
В основу метода, который разработали авторы нового исследования, легла технология редактирования генома CRISPR-Cas. Ученые использовали каталитически неактивный вариант нуклеазы Cas9 — dCas9 (dead Cas9), который, так же, как и обычная нуклеаза Cas9, доставляется к целевой последовательности ДНК и связывается с ней, но не разрезает ее. Исследователи «пришили» к dCas9 каталитические домены белка TET1 (TET1cd), которые деметилируют ДНК, и подобрали гидовую РНК, которая нацеливает dCas9 на промотор гена NLRC5. Таким образом удается восстановить его активность. Свой подход авторы назвали TRED-I (Targeted Reactivation and Demethylation for MHC-I).
Технология TRED-I показала отличные результаты как на клеточных моделях рака груди и меланомы, так и в экспериментах с мышами. Клетки мышиной меланомы, трансдуцированные системой TRED-I, активно экспрессировали NLRC5, на их поверхности появлялось больше MHC-I. Когда трансдуцированные клетки культивировали совместно с цитотоксическими CD8+ T-лимфоцитами, они оказывались более иммуногенными, чем контроль,— лимфоциты активировались и уничтожали клетки меланомы. И когда эти клетки имплантировали мышам, их CD8+ T-лимфоциты активнее боролись с ними, что привело к значительному уменьшению размера опухолей по сравнению с контролями. Эффект не наблюдался у бесшерстных мышей NUDE с ослабленным иммунитетом и у мышей с подавленной продукцией только CD8+ T-лимфоцитов, что подчеркивает ключевую роль именно этого типа клеток.
Авторы подтвердили, что трансдуцированные клетки меланомы, имплантированные мышам, чувствительны к иммунотерапии ингибиторами PD-1. Интересно, что если мышам вводили в один участок тела трансдуцированные клетки меланомы, а в другой обычные, то улучшение терапевтического эффекта распространялся и на опухоль из обычных клеток — вероятно, благодаря системному противоопухолевому иммунному ответу.
Обнадеживающие результаты были получены и на человеческих клетках рака груди.
В перспективе совместное использование TRED-I с другими видами терапии рака, такими как CAR T-терапия или иммунотерапия ингибиторами PD-1, может помочь преодолеть лекарственную резистентность. Авторы отмечают, что прямая доставка редактирующей конструкции в опухоль — сложная задача, но современные технологии, использующие липидные наночастицы или вирусоподобные частицы, дают надежду. Есть и другой возможный подход — выполнение TRED-I на раковых клетках вне организма, быстрая заморозка их жидким азотом и последующая инъекция пациенту. Такая инъекция «покажет» лимфоцитам опухолевые антигены, связанные с MHC-I, и, по предположению авторов, это должно стимулировать иммунный ответ.
Источник
Xin Sun, et al. Targeted demethylation and activation of NLRC5 augment cancer immunogenicity through MHC class I // PNAS 121, e2310821121 (2024). DOI: 10.1073/pnas.2310821121


 Меню
Меню





 Все темы
Все темы



 0
0