Врожденный ихтиоз можно лечить с помощью генного редактирования клеток кожи
Исследователи из Канады и Германии разработали терапию на основе CRISPR для аутосомно-рецессивного врожденного ихтиоза (АРВИ) — тяжелого кожного заболевания. Препарат наносят местно, причем в толстом слое ороговевшей кожи, характерном для этой болезни, проделывают микроотверстия с помощью лазера. РНК редактора и направляющую РНК доставляют в стволовые клетки липидные наночастицы. В экспериментах с 3D-моделями кожи больных редактирование восстановило активность поврежденного мутацией фермента до 30% от нормы. Авторы исследования предполагают, что эту стратегию можно адаптировать и для других кожных заболеваний.
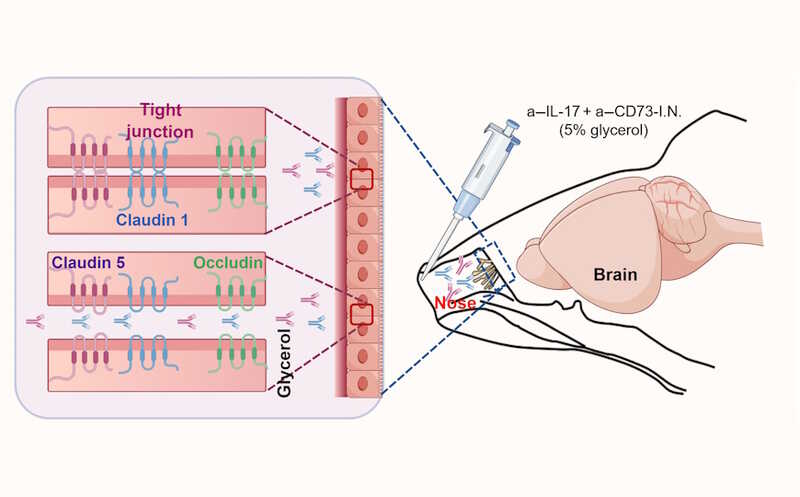
Для терапии генетических заболеваний можно внедрять в клетки не только функциональные гены, но также инструменты для редактирования генов, такие как CRISPR. Команда из Университета Британской Колумбии совместно с исследователями из Берлинского института здоровья при клинике Шарите в Германии впервые разработала CRISPR-терапию для местного применения, специально для лечения кожных заболеваний. С помощью подобного подхода, по мнению авторов, можно будет лечить не только наследственные заболевания, но и распространенные состояния с неясной этиологией, такие как экзема (например, воздействуя на гены, вовлеченные в воспаление). Статья опубликована в журнале Cell Stem Cell.
В данном случае терапия исправляет наиболее распространенную мутацию, вызывающую аутосомно-рецессивный врожденный ихтиоз (АРВИ). Это группа заболеваний связана с мутациями в 11 генах. Основные симптомы — патологическое утолщение рогового слоя кожи и отслоение пластинок эпидермиса, похожих на чешуйки. Тяжелые и умеренной тяжести формы АРВИ встречаются с частотой около 1–7:100 000.
Большинство случаев АРВИ обусловлены мутациями в гене трансглутаминазы-1 (TGM1). Фермент синтезируется кератиноцитами эпидермиса кожи, а также клетками многослойного плоского эпителия слизистой оболочки ЖКТ и репродуктивной системы. Трансглутаминаза-1 катализирует сшивание белков, образующих ороговевшую оболочку клеток кожи. Изменение функции фермента приводит к появлению дефектных межклеточных липидных слоев, слабо прикрепленных к белковым оболочкам, и как следствие, к нарушению структуры и барьерной функции рогового слоя.
Проявления болезни существенно снижают качество жизни, приводят к изоляции и стигматизации человека. Повреждения кожи способствуют воспалению, тяжелым инфекциям и нарушению терморегуляции. Для облегчения клинических симптомов применяют в основном увлажняющие кремы и другие косметические средства. Рубцевание и ороговение кожи может вызывать выворот век, и в этом случае для исправления дефекта приходится выполнять трансплантацию кожного лоскута.
Терапия направлена на коррекцию мутации TGM1 c.877-2A>G в сайте сплайсинга, приводящей к образованию преждевременного стоп-кодона. Эта мутация является причиной около 34% всех случаев АРВИ. Для редактирования использовался редактор оснований, превращающий цитозин в тимин (что в итоге приводило к обратной замене G>A в кодирующей последовательности). Редактирование было сложной задачей, так как рядом с нуклеотидом G находился еще один G, но авторы смогли создать редактор с приемлемой эффективностью.
мРНК редактора и направляющую РНК доставляли в клетки с помощью липидных наночастиц (ЛНЧ). Кстати, их впервые получил доктор Питер Каллис именно в Университете Британской Колумбии, и он же с коллегами показал, что они подходят для доставки РНК. Его лаборатория сотрудничала с разработчиками мРНК-вакцин во время пандемии. Исследование проводилось в сотрудничестве с дочерней компанией Университета Британской Колумбии NanoVation Therapeutics, специализирующейся на разработке генотерапевтических препаратов, содержащих ЛНЧ.
Тестирование на in vitro моделях человеческой кожи, полученных из кератиноцитов пациентов и воспроизводящих естественную архитектуру кожи, показало, что редактирование может восстановить до 12% сайтов-мишеней в гене и до 30% активности фермента— уровень, который может иметь клиническое значение для восстановления нормальной функции кожи. Чтобы липидные наночастицы могли проникнуть к стволовым клеткам кожи, исследователи создавали микроскопические отверстия в кератиновом слое с помощью медицинского лазера.
Редактор продемонстрировал высокую специфичность. Возможные побочные эффекты исследовали на мышах (адаптировав редактор к последовательности мышиного генома), и даже при многократном применении профиль безопасности был превосходным.
«Важно отметить, что этот подход устраняет первопричину заболевания, и наши данные показывают, что однократного лечения может быть достаточно для обеспечения длительного и устойчивого излечения», — говорит Сара Хедтрих, доцент Школы биомедицинской инженерии Университета Британской Колумбии и руководитель исследования.
Авторы работы надеются вскоре начать клинические испытания метода. По их мнению, эта стратегия лечения может быть адаптирована и к другим генетическим заболеваниям кожи, включая буллезный эпидермолиз и, возможно, к более распространенным заболеваниям, таким как экзема или псориаз.
Буллезный эпидермолиз СМИ называют болезнью «детей-бабочек» из-за крайней чувствительности кожи пациента к повреждениям. В 2023 году в США для лечения этой болезни был одобрен генотерапевтический препарат Виджувек, или беремаген геперпавек (компания Krystal Biotech). Он выпускается в форме геля и наносится местно, но основан не на редактировании, а на доставке в клетки гена с помощью вектора на основе вируса простого герпеса 1 типа.
Дофамин необходим для проникновения паразитических червей через кожу
Источник
Apaydin et al. LNP-based non-viral in situ gene editing of the congenital ichthyosis-causing mutations in human skin models. Cell Stem Cell 33, 1–20. February 5, 2026. DOI: 10.1016/j.stem.2026.01.001
Цитата по пресс-релизу


 Меню
Меню





 Все темы
Все темы




 0
0