Белковоподобный полимер активирует защиту от окислительного стресса после инфаркта
Одно из негативных последствий инфаркта миокарда — окислительный стресс, который наблюдается в очаге ишемии и усугубляет повреждения сердца. Ученые из США разработали белковоподобные полимеры, нацеленные на регуляцию защиты от окислительного стресса. Они блокируют взаимодействие между белками Keap1 и Nrf2 — это приводит к активации защитного пути Nrf2, который снижает воспаление и окислительный стресс в очаге повреждения. Однократное внутривенное введение этих полимеров крысам, перенесшим инфаркт миокарда, ослабило его последствия и способствовало восстановлению сердца на гистологическом и функциональном уровне.
Инфаркт миокарда является основной причиной сердечной недостаточности и характеризуется значительным уровнем смертности. После острого инфаркта происходит обширный воспалительный ответ, сопровождающийся окислительным стрессом, который усугубляется реперфузией и приводит к дальнейшему повреждению миокарда и патологическому ремоделированию левого желудочка. В таких условиях крайне важно найти способы предотвратить повреждение клеток и запустить процессы восстановления.
Активация фактора транскрипции Nrf2 — многообещающая стратегия для борьбы с окислительным стрессом при инфаркте миокарда. В норме белок Keap1 подавляет функции Nrf2, но при его ингибировании или при окислительном стрессе Nrf2 активируется и запускает экспрессию генов, защищающих клетки от повреждений и воспаления. Ученые поставили перед собой задачу разработать терапевтические средства, которые могли бы специфично ингибировать взаимодействие Keap1 и Nrf2, тем самым активируя защитный путь Nrf2 после инфаркта миокарда. Существующие низкомолекулярные ингибиторы Keap1 часто обладают побочными эффектами из-за неспецифического связывания.
Чтобы решить эту проблему, исследователи разработали белковоподобные полимеры (PLP), которые имитируют Nrf2 и способны специфично связывать Keap1, блокируя его взаимодействие с Nrf2. Эти PLP представляют собой полимеры с гидрофобным каркасом и прикрепленными к нему гидрофильными пептидами, что обеспечивает им стабильность в организме и способность проникать внутрь клеток.
В ходе работы ученые синтезировали белковоподобный полимер, пептидный участок в котором связывает Keap1 (Keap1i-PLP), а также контрольный полимер со случайной последовательностью пептида (Scramble-PLP). Испытания in vitro показали, что Keap1i-PLP эффективно ингибирует Keap1 в пикомолярных концентрациях и активирует путь Nrf2 в кардиомиоцитах, защищая их от окислительного стресса, вызванного перекисью водорода. При этом контрольный Scramble-PLP не проявлял подобной активности. Дальнейшие исследования на различных типах клеток, присутствующих в зоне инфаркта — кроме кардиомиоцитов, авторы проанализировали макрофаги, эндотелиальные клетки и фибробласты — подтвердили цитопротекторное действие Keap1i-PLP. Анализ экспрессии генов в кардиомиоцитах показал, что обработка Keap1i-PLP приводит к значительному увеличению экспрессии генов-мишеней Nrf2, таких как Hmox1 и Nqo1, как в условиях стресса, так и в здоровых клетках. Протеомный анализ также подтвердил активацию Nrf2-зависимых генов после обработки Keap1i-PLP.
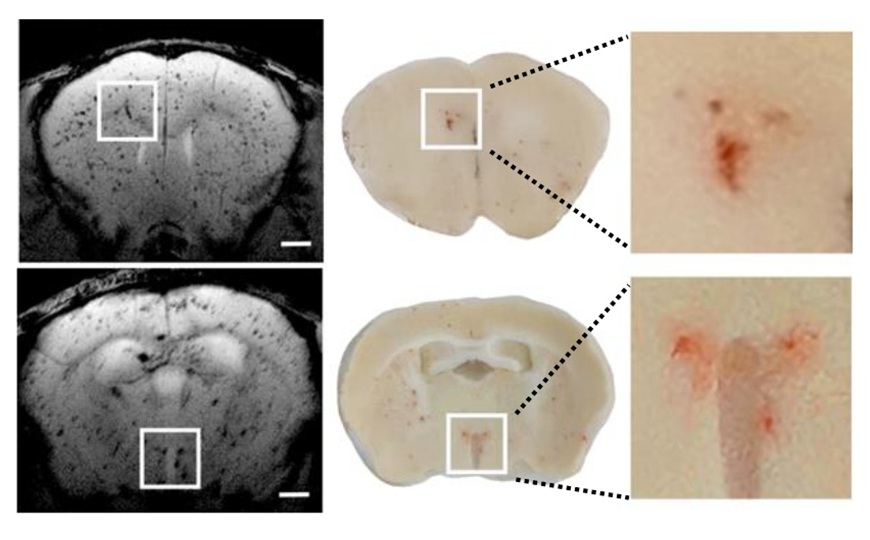
Затем исследователи перешли к экспериментам на животных и изучили распределение Keap1i-PLP в организме крыс с индуцированным инфарктом миокарда. Было обнаружено, что флуоресцентно меченный Keap1i-PLP избирательно накапливается в очаге инфаркта левого желудочка. Это указывает на пассивное нацеливание разработанных полимеров в область повреждения, где проницаемость сосудов изменилась по сравнению с нормой.
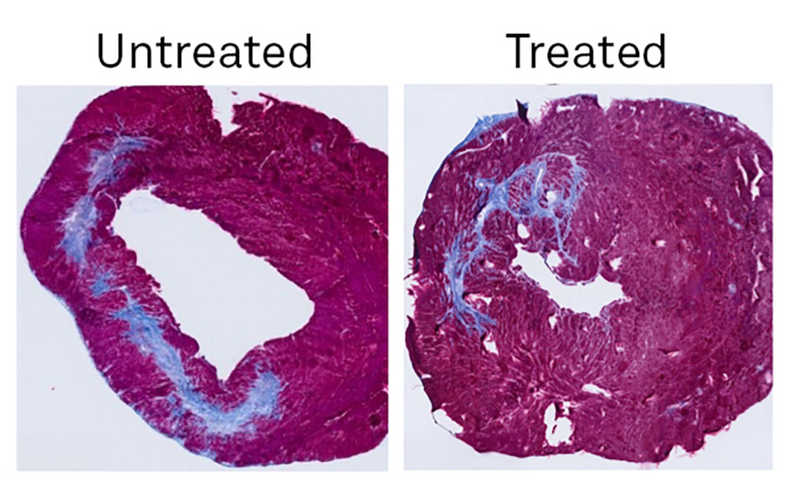
Оценивая терапевтический эффект Keap1i-PLP, ученые обнаружили, что однократное внутривенное введение полимеров через сутки после инфаркта миокарда у крыс приводит к улучшению функции сердца через пять недель. Магнитно-резонансная томография выявила значительное увеличение фракции выброса левого желудочка и толщины стенки в очаге инфаркта. Примечательно, что по некоторым показателям функции сердца крысы, получавшие Keap1i-PLP, не отличались от здоровых животных, не перенесших инфаркт. Гистологический анализ выявил снижение фиброза как в области инфаркта, так и в межклеточном пространстве миокарда у крыс, получавших Keap1i-PLP. Кроме того, было отмечено увеличение плотности артериол и снижение количества миофибробластов в зоне инфаркта. Иммуногистохимический анализ показал уменьшение апоптоза кардиомиоцитов и увеличение количества противовоспалительных M2-макрофагов после применения Keap1i-PLP.
Исследование демонстрирует многообещающий потенциал белковоподобных полимеров, блокирующих взаимодействие Keap1/Nrf2, при инфаркте миокарда. Активация защитного пути Nrf2 с помощью этих полимеров у крыс, перенесших инфаркт, снижала уровень воспаления и гибели клеток, стимулировала ангиогенез и улучшала функции сердца в долгосрочной перспективе. Несмотря на то, что однократное введение препарата не привело к полному разрешению патологических изменений, он может как минимум стать средством дополнительной терапии, особенно в случаях реперфузии ишемизированных тканей, где окислительный стресс играет ключевую роль. Кроме того, в перспективе подход можно применять к лечению других заболеваний, связанных с окислительным стрессом.
Плавательный пузырь рыбы помог восстановить сердце крысы после инфаркта
Источник
Mesfin, J. M. et al. Protein-Like Polymers Targeting Keap1/Nrf2 as Therapeutics for Myocardial Infarction. // Adv. Mater. 2417885 (2025), published online 25 April 2025. DOI: 10.1002/adma.202417885


 Меню
Меню





 Все темы
Все темы



 0
0